La question de la durée du refus scolaire anxieux est le reflet d’une incompréhension fondamentale du trouble. Cette impatience, compréhensible sur le plan humain, repose malheureusement sur des attentes souvent irréalistes qui peuvent même aggraver la situation.
Dans cet article, nous allons déconstruire les attentes irréalistes qui entourent le RSA et proposer une compréhension réaliste des temporalités thérapeutiques. Car l’enjeu est de taille : accepter le temps nécessaire pour éviter l’aggravation et favoriser une guérison durable.
📌 Ce que vous allez découvrir
- → Ce qu’est réellement le refus scolaire anxieux et ses mécanismes psychopathologiques
- → Pourquoi le trouble peut mettre autant de temps à s’installer qu’à se résoudre
- → Les 5 mythes de la guérison rapide qui piègent les familles
- → Les vraies temporalités thérapeutiques et comment accompagner le processus
Rappel : qu’est-ce que le refus scolaire anxieux ?
Avant de parler de durée de guérison, il est primordial de bien comprendre ce qu’est le refus scolaire anxieux. Ce trouble reste mal compris, souvent confondu avec l’absentéisme volontaire, la phobie simple ou les troubles oppositionnels.
Définition clinique validée
Le terme « refus scolaire anxieux » est aujourd’hui plus approprié que « phobie scolaire » car il reflète mieux la complexité du trouble.
« Phobie scolaire » suggère à tort que l’école elle-même est l’objet de la peur, comme dans une phobie spécifique.
Or, dans la majorité des cas, ce n’est pas l’établissement en tant que tel qui est redouté, mais ce qu’il représente : séparation d’avec les figures d’attachement, situations d’évaluation, interactions sociales, ou exposition à des situations anxiogènes diverses (comme les notes, le regard des adultes, la performance).
L’établissement peut devenir source d’anxiété à cause de ces facteurs sous-jacents.
Le refus scolaire peut impliquer différents types d’anxiété : anxiété de séparation, anxiété sociale, trouble panique, anxiété généralisée ou stress post-traumatique. Le terme « refus anxieux scolaire » reconnaît cette diversité sans réduire le tableau à un seul mécanisme phobique.
Ce terme intègre mieux la dimension multifactorielle du trouble : facteurs individuels (tempérament, comorbidités), familiaux (patterns d’attachement, anxiété parentale), scolaires (harcèlement, pression académique) et environnementaux.
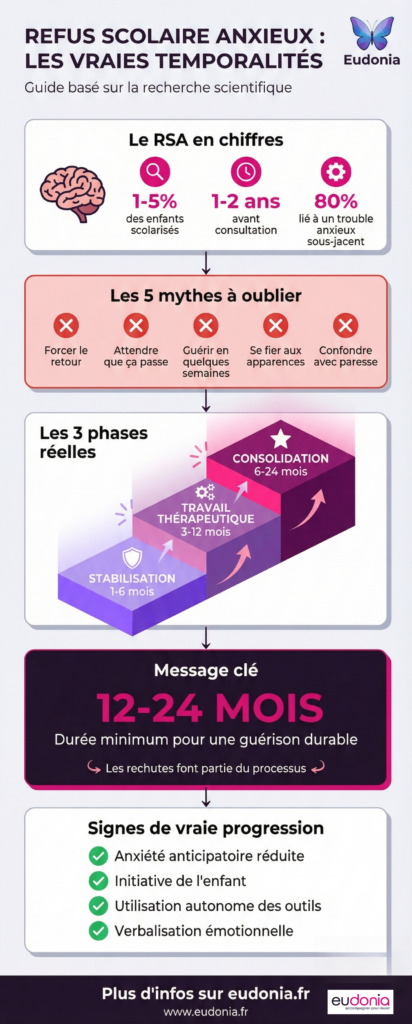
Selon les études épidémiologiques, le RSA touche entre 1 et 5 % des enfants scolarisés.
Les 4 critères de Kearney & Silverman (1996)
1. Difficulté à aller ou rester à l’école 2. Détresse émotionnelle sévère liée à la fréquentation scolaire 3. Volonté de faire le travail scolaire (contrairement à l’absentéisme) 4. Absence de troubles des conduites associés
Absentéisme ou Refus Anxieux Scolaire ?
| Absentéisme scolaire volontaire | Refus anxieux scolaire (RAS) | |
| Nature de l’absence | Volontaire, dissimulée, non justifiée | Involontaire, connue des parents, liée à la détresse |
| Conscience parentale | Parents souvent non informés, découvrent les absences a posteriori | Parents conscients du problème, souvent présents lors des crises |
| Localisation pendant l’absence | Hors du domicile (traîne dehors, chez des pairs) | Reste à la maison, dans un environnement sécurisant |
| État émotionnel | Pas de détresse significative, peut même être euphorique | Anxiété intense, détresse psychologique majeure |
| Symptômes somatiques | Absents ou simulés stratégiquement | Authentiques : maux de ventre, nausées, vomissement, céphalées, tremblements |
| Anxiété anticipatoire | Absente | Marquée le soir et au réveil |
| Motivation | Recherche de plaisir, évitement des contraintes, désengagement | Évitement de situations anxiogènes, besoin de sécurité |
| Troubles associés | Troubles des conduites, opposition, influence de pairs déviants | Troubles anxieux (séparation, sociale, généralisée), dépression |
| Attitude vis-à-vis de l’école | Désintérêt, rejet actif du système scolaire | Désir souvent présent de retourner à l’école, culpabilité |
| Performance académique | Souvent faible par désengagement | Variable, parfois excellente avant l’apparition du RAS |
| Réaction au matin | Départ de la maison sans difficulté apparente | Crises d’angoisse, pleurs, accrochage aux parents |
| Pronostic sans intervention | Risque de décrochage définitif, marginalisation | Risque de généralisation de l’anxiété, chronicisation |
Les signaux d’alerte spécifiques
Les manifestations du RSA sont souvent somatiques et suivent une évolution caractéristique. Les nausées, céphalées et douleurs abdominales apparaissent typiquement le matin des jours d’école et disparaissent mystérieusement le week-end ou pendant les vacances.
⚠️ Signaux d’alerte à repérer
- •Manifestations somatiques matinales
Nausées, céphalées, douleurs abdominales qui disparaissent le week-end ou pendant les vacances
- •Escalade anxieuse anticipatoire
L’anxiété commence dès la veille au soir, avec des difficultés d’endormissement
- •Détresse authentique vs évitement volontaire
L’enfant souffre réellement et veut souvent pouvoir aller à l’école
Les mécanismes psychopathologiques
Le RSA est rarement un trouble isolé. Dans environ 80 % des cas, il constitue le symptôme d’un trouble anxieux sous-jacent : anxiété de séparation, anxiété sociale (dont anxiété de performance), trouble anxieux généralisé ou trouble panique. Les comorbidités avec la dépression sont également fréquentes.
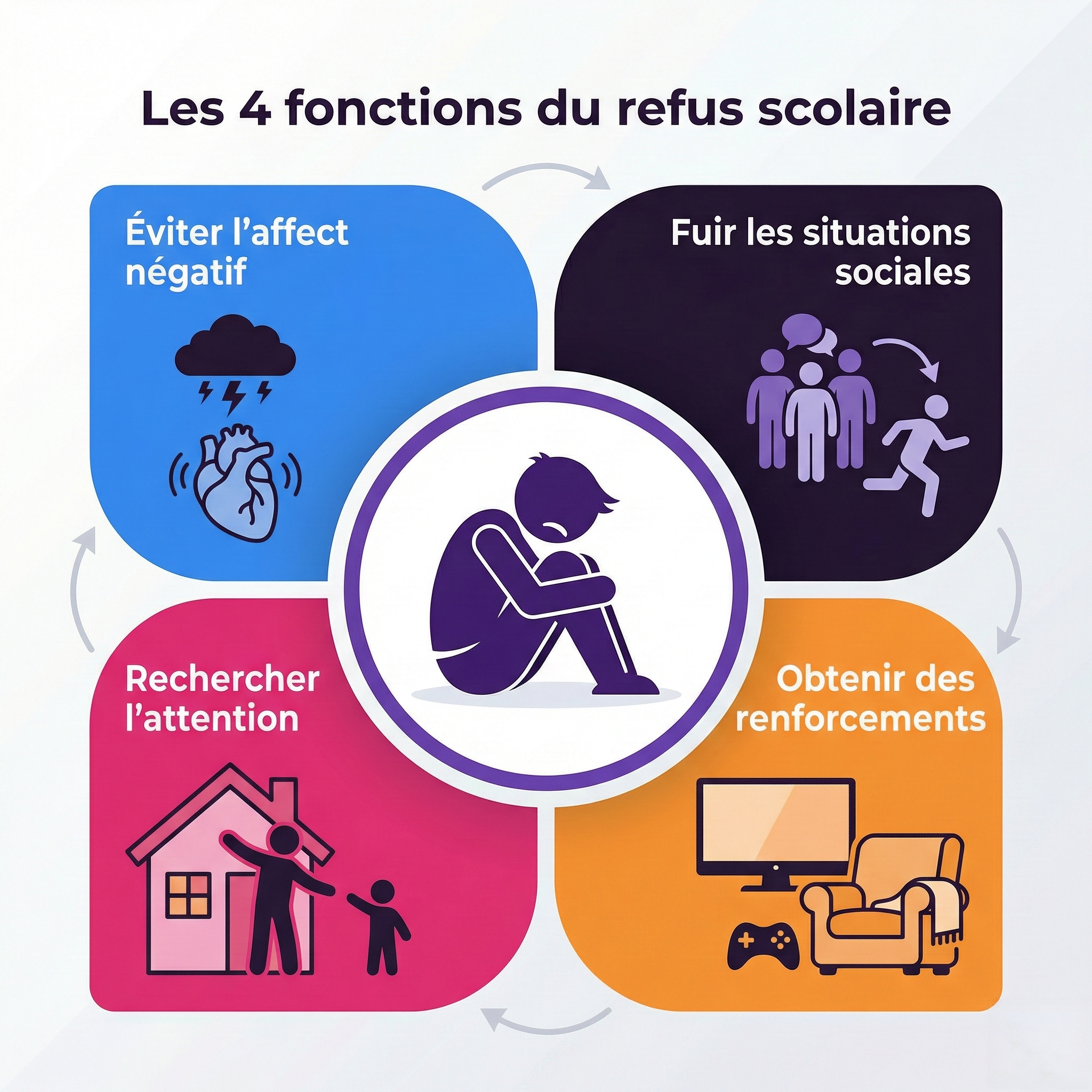
Les 4 fonctions du refus selon Kearney
1. Évitement de l’affect négatif : fuir les situations qui génèrent anxiété ou mal-être 2. Échappement des situations sociales aversives : éviter les interactions anxiogènes 3. Recherche d’attention : maintenir la proximité avec les figures d’attachement 4. Renforcement tangible : obtenir des bénéfices secondaires (rester à la maison, écrans…)
Le système d’attachement joue un rôle central dans le RSA. Les travaux de Bowlby (1973) sur l’attachement nous aident à comprendre comment les difficultés de séparation peuvent se cristalliser autour de l’école. Le conditionnement de la peur et sa généralisation expliquent pourquoi l’anxiété peut s’étendre progressivement à de plus en plus de situations scolaires.
Le temps de l’installation : comprendre « ça a mis du temps à arriver »
Voici un point essentiel que beaucoup de familles ignorent : le RSA ne surgit jamais du jour au lendemain. Même quand le refus semble apparaître brutalement, il est en réalité l’aboutissement d’un processus d’accumulation qui s’étend sur des mois, voire des années.
La progression insidieuse du RSA
L’usure du corps face au stress répété ou constant est comparable à un moteur qui tourne constamment en surrégime et finit par s’abîmer prématurément. Les chercheurs parlent de « charge allostatique » pour décrire ce phénomène d’usure progressive du système de régulation du stress. Le concept, développé par Bruce McEwen (2007), explique comment le stress cumulatif finit par dépasser les capacités d’adaptation de l’organisme.
Pendant la période précoce ou prodromique, l’enfant développe des stratégies compensatoires souvent invisibles pour l’entourage : évitements discrets, demandes répétées de rester à l’infirmerie, anxiété qui ne dit pas son nom que les adultes attribuent à de la « sensibilité » ou à toute autre caractéristique. Le moment de rupture correspond au dépassement des capacités d’adaptation.
Le modèle de vulnérabilité-stress
Le RSA résulte de l’interaction entre des facteurs de vulnérabilité préexistants et des événements de vie stressants qui agissent comme précipitants. Ce modèle, décrit par Ingul et al. (2012), permet de comprendre pourquoi certains enfants développent un RSA et d’autres non.
Facteurs individuels
Tempérament anxieux, hypersensibilité sensorielle, traits neuroatypiques (TDAH, TSA, HPI)
Facteurs familiaux
Anxiété parentale, attachement insécure, surprotection ou hypercontrôle parental
Facteurs scolaires
Harcèlement, difficultés académiques, transitions scolaires mal préparées, pression
Les mécanismes neurobiologiques de la chronicisation
Au niveau cérébral, l’installation du RSA modifie durablement les circuits neuronaux. L’amygdale, centre de détection des menaces, devient hyperréactive. L’axe hypothalamo-hypophyso-surrénalien (HPA), qui régule la réponse au stress, se dérègle progressivement.
La théorie polyvagale de Stephen Porges (2011) offre un éclairage précieux : l’enfant bascule dans un état de figement chronique. Son système nerveux autonome reste bloqué en mode survie, incapable de retrouver un état de sécurité. Plus le trouble s’installe, plus ces réseaux neuronaux se consolident par plasticité cérébrale.
💡 Message clé
« Si votre enfant a mis 2-3 ans à développer ce trouble, il est illusoire de penser qu’il va disparaître en quelques semaines. »
Déconstruire les mythes de la « guérison rapide »
Face à un enfant en refus scolaire anxieux, l’entourage prodigue souvent des conseils bien intentionnés mais contre-productifs. Ces « mythes » sur la guérison rapide sont d’autant plus dangereux qu’ils semblent relever du bon sens. Déconstruisons-les un par un, preuves scientifiques à l’appui.
❌ Mythe 1 : « Il faut forcer le retour à l’école rapidement »
FAUX et contre-productif. Forcer un enfant anxieux à retourner à l’école sans préparation thérapeutique équivaut à jeter quelqu’un qui a peur de l’eau dans le grand bain. Il est essentiel de distinguer l’exposition graduelle thérapeutique (progressive, encadrée, sécurisée) de l’exposition forcée traumatisante (brutale, non préparée).
Les études de Heyne & King (2004) démontrent clairement que l’exposition forcée, sans accompagnement progressif, provoque une sensibilisation inverse : l’enfant associe l’école à une expérience traumatisante supplémentaire, ce qui consolide les circuits neuronaux de la peur. Le retour prématuré crée un schéma d’échec répété qui mine la confiance en soi.
Analogie
« On ne soigne pas une fracture en forçant à marcher dessus. » L’exposition doit être graduelle, thérapeutiquement encadrée, et surtout respecter le rythme de l’enfant.
❌ Mythe 2 : « Ça va passer tout seul avec le temps »
FAUX. Sans intervention structurée, le RSA se chronicise et évolue vers des troubles psychiatriques à l’âge adulte. Le temps seul ne guérit pas : il faut une intervention active et structurée.
Étude de suivi sur 10 ans (Berg & Jackson, 1985)
Sur 168 adolescents hospitalisés pour refus scolaire, le suivi à 10 ans révèle que 30% restaient significativement perturbés et 30% avaient nécessité un traitement psychiatrique ultérieur.
Source : Berg & Jackson, British Journal of Psychiatry, 1985
La fenêtre d’intervention optimale existe bel et bien. Plus on attend, plus les conséquences s’accumulent et s’amplifient : isolement social, décrochage académique, dépression secondaire. Le mythe du « il mûrira » est un piège qui peut compromettre l’avenir de l’enfant.
❌ Mythe 3 : « On peut guérir en quelques semaines avec la bonne méthode »
FAUX. L’ère du « tout, tout de suite » a contaminé le domaine de la santé mentale. Des promesses de guérison en 3 semaines ou en 10 séances circulent, alimentant des attentes irréalistes. Il n’existe pas de « remède miracle » ou de protocole court efficace pour le RSA.
Les TCC (thérapies cognitivo-comportementales), approche de référence dans le traitement du RSA, nécessitent un minimum de 12 à 20 séances pour produire des effets durables. Certains protocoles intensifs de TCC proposent jusqu’à 15 séances sur 3 semaines, mais requièrent des conditions spécifiques et un suivi prolongé.
Durée réaliste du processus thérapeutique complet
12-24
mois minimum
16-20
séances TCC standard
Les rechutes sont fréquentes et nécessitent un accompagnement prolongé pour la consolidation des acquis.
❌ Mythe 4 : « Il a l’air d’aller mieux donc tout est réglé »
Ce mythe est particulièrement piégeux car il repose sur une observation réelle mais mal interprétée. Oui, après quelques semaines d’accompagnement, l’enfant peut sembler aller mieux. La détresse aiguë diminue, les symptômes somatiques s’atténuent. Mais attention : amélioration symptomatique ne signifie pas résolution des mécanismes sous-jacents.
Le concept de « fausse guérison » est bien documenté dans la littérature par Craske et al. (2008). L’enfant peut s’être adapté à l’évitement plutôt que d’avoir résolu son anxiété. Les phases de « lune de miel » sont souvent suivies de rechutes brutales si la pression au retour est prématurée.
⚠️ Risques d’une reprise trop rapide
- •Rechute plus sévère
Le deuxième épisode est souvent plus intense que le premier
- •Perte de confiance
L’échec renforce le sentiment d’incapacité chez l’enfant
- •Sensibilisation accrue
Les circuits de la peur se renforcent à chaque exposition ratée
❌ Mythe 5 : « C’est juste de la paresse ou de la manipulation »
FAUX. Ce dernier mythe est le plus douloureux pour les enfants qui le vivent. La confusion entre évitement anxieux et opposition volontaire reste malheureusement répandue, y compris chez certains professionnels. Pourtant, la distinction est cliniquement claire : dans le RSA, l’enfant souffre authentiquement et sa détresse est physiologiquement mesurable.
Les critères de Kearney & Silverman (1996) permettent justement de distinguer le RSA de l’absentéisme (absentéisme lié à l’opposition ou la délinquance). La culpabilisation aggrave systématiquement le trouble : l’enfant, déjà en proie à une anxiété paralysante, se retrouve en plus porteur de la honte et de la culpabilité. Un cocktail toxique qui renforce l’évitement.
Les vraies temporalités thérapeutiques : un processus séquentiel
Maintenant que les mythes sont déconstruits, posons un cadre réaliste. Le processus thérapeutique du RSA suit généralement trois phases distinctes, chacune avec ses objectifs, ses durées et ses indicateurs de progression. Vouloir court-circuiter ces étapes, c’est risquer de compromettre l’ensemble du processus.
🛡️ Phase 1 : Stabilisation et sécurisation (durée : 1-6 mois)
La première phase est paradoxale pour les familles impatientes : elle n’a pas pour objectif le retour à l’école. Son but est de stopper l’hémorragie, de réduire la détresse aiguë et de restaurer un sentiment minimal de sécurité.
Psychoéducation
Expliquer le trouble au jeune et à sa famille pour réduire la culpabilité et la honte
Régulation émotionnelle de base
Apprendre les techniques fondamentales : respiration, ancrage somatique, cohérence cardiaque
Aménagement de l’environnement
Adapter temporairement les exigences, parfois aménagement de l’emploi du temps, ou la déscolarisation si nécessaire (gestion de crise)
Alliance thérapeutique
Construire une relation de confiance solide avec le thérapeute
Du point de vue de la théorie polyvagale, cette phase vise à sortir l’enfant de l’état de figement pour le ramener vers une mobilisation sécure. C’est le temps où le système nerveux autonome « réapprend » qu’il peut exister sans être en danger permanent. Pas de pression au retour scolaire dans cette phase.
Indicateurs de fin de phase : diminution des symptômes aigus, capacité à parler du problème sans effondrement, restauration d’un rythme de vie minimal (sommeil, alimentation, activité physique).
🎯 Phase 2 : Ouverture de la fenêtre thérapeutique (durée : 3-12 mois)
Une fois la stabilisation acquise, le vrai travail thérapeutique peut commencer. Cette phase s’appuie sur le concept de « fenêtre de tolérance » développé par Daniel Siegel (1999) : cet espace psychique où l’on peut affronter des situations anxiogènes sans être submergé.
Restructuration cognitive
Identifier et modifier les pensées automatiques négatives qui alimentent l’anxiété
Exposition graduelle
Affronter progressivement les situations évitées selon une hiérarchie personnalisée
Compétences socio-émotionnelles
Développer l’affirmation de soi, la gestion du stress, la résolution de problèmes
C’est également dans cette phase que peuvent s’intégrer des approches complémentaires selon les besoins : Thérapie de la reconsolidation de la mémoire (Ecker et al. , 2012), EMDR pour traiter d’éventuels traumatismes (Shapiro, 2018), schéma-thérapie pour les schémas précoces inadaptés (Young et al., 2003), thérapie familiale si les dynamiques relationnelles entretiennent le trouble.
La réintroduction scolaire commence ici, mais de façon très progressive : quelques heures par semaine, avec des aménagements (PAIP, PAI, PPS), dans un cadre sécurisant. L’objectif n’est pas encore le retour à temps plein, mais la reconstruction d’expériences positives avec l’école. L’importance de respecter le rythme de l’enfant ne peut être sous-estimée.
⭐ Phase 3 : Travail de fond et prévention des rechutes (durée : 6-24 mois)
Cette phase, souvent négligée, est pourtant primordiale pour la durabilité des résultats. Les acquis thérapeutiques doivent être consolidés et généralisés à différents contextes : nouveaux professeurs, nouvel établissement, nouvelles situations sociales.
✅ Travail de consolidation
- → Renforcement de l’estime de soi et du sentiment d’efficacité personnelle
- → Consolidation du réseau de soutien social
- → Accompagnement des transitions (changement d’établissement, passage au lycée/supérieur)
- → Élaboration d’un plan de prévention des rechutes avec identification des signaux précurseurs
L’espacement progressif des séances permet de vérifier que l’enfant maintient ses acquis de façon autonome. Un suivi à long terme peut parfois être nécessaire, notamment aux moments de transition.
💡 Message clé
« Le processus thérapeutique complet prend généralement 12-24 mois minimum, avec des phases distinctes qui ne peuvent être court-circuitées. Vouloir accélérer = risquer de tout compromettre. »
La question de la déscolarisation temporaire : une décision complexe
La déscolarisation temporaire est l’une des questions les plus délicates dans l’accompagnement du RSA. Elle divise les professionnels et inquiète les familles. Tentons d’y voir plus clair.
Quand la déscolarisation temporaire est nécessaire
Certaines situations imposent une pause scolaire, non pas comme un abandon mais comme un outil thérapeutique. La déscolarisation temporaire peut être indiquée dans les cas suivants :
🏥 Situations nécessitant une pause scolaire
- •Détresse aiguë incompatible avec la présence scolaire
Crises de panique quotidiennes, symptômes somatiques invalidants
- •Risque suicidaire ou décompensation psychiatrique
La sécurité de l’enfant prime sur tout objectif scolaire
- •Échec répété des tentatives de maintien malgré aménagements
Nécessité de « casser » le cycle de conditionnement négatif
Comme le soulignent Nuttall & Woods (2013), la déscolarisation doit être limitée dans le temps et encadrée thérapeutiquement, avec maintien d’activités structurantes en parallèle.
Les risques de la déscolarisation prolongée
Si la déscolarisation peut être nécessaire, elle comporte des risques importants si elle se prolonge sans cadre thérapeutique. Les études de Havik et al. (2015) alertent sur plusieurs phénomènes :
Bénéfices potentiels
Si bien encadrée
Réduction de la détresse aiguë, temps pour reconstruire les ressources internes, rupture du conditionnement négatif
Risques si prolongée
Sans cadre thérapeutique
Déconditionnement social, renforcement de l’évitement, perte de l’identité d’élève, isolement croissant
La réintégration progressive : un équilibre délicat
Le principe de l’exposition graduelle s’applique ici : commencer par le plus facile et augmenter progressivement. La construction d’une hiérarchie personnalisée des situations anxiogènes est essentielle.
L’alliance avec l’établissement scolaire est cruciale selon Kearney (2016) : communication régulière, équipe éducative informée et bienveillante, référent identifié dans l’établissement.
📋 Aménagements scolaires possibles
- → PAIP (Projet d’Accueil Individualisé Provisoire) : aménagements rapides et temporaires
- → PAI (Projet d’Accueil Individualisé) : pour troubles de santé durables
- → PPS (Projet Personnalisé de Scolarisation) : si reconnaissance MDPH
- → Temps partiel évolutif : quelques heures par jour/semaine au début
- → Lieu refuge dans l’établissement : possibilité de se retirer si besoin
Critères pour augmenter progressivement : diminution de l’anxiété anticipatoire, capacité à rester en classe, et surtout demande du jeune lui-même. La célébration des petites victoires est essentielle pour maintenir la motivation.
Les petites victoires méritent qu’on s’y arrête – c’est ça qui nourrit la motivation au fil des jours.Idées concrètes de célébrations :- Préparer son plat préféré
- Noter la victoire dans un carnet avec la date
- Lui autoriser une grasse matinée le lendemain
- Appeler un ou une proche pour partager la nouvelle
- Partager un moment gourmand (pâtisserie, bon plat)
- Organiser une sortie (ciné, balade, musée)
- Faire une photo « avant/après » symbolique
- Créer un rituel familial (sonnette de victoire, chanson…)
- Cocher sur un calendrier visuel
- Ajouter une pierre/perle dans un bocal
- Écrire sur un post-it coloré à afficher
- Créer une playlist « victoires » et ajouter un morceau à chaque fois
- L’idée : que ce soit proportionné à l’effort mais suffisamment marquant pour ancrer le positif.
💡 Message clé
« Il n’y a pas de règle universelle : certains jeunes ont besoin d’une pause pour reconstruire, d’autres se déstabilisent davantage en décrochant. La décision doit être individualisée et réévaluée régulièrement. »
Comprendre les rechutes : partie intégrante du processus
Première vérité à accepter : les rechutes ne signifient pas un échec thérapeutique. Elles font partie intégrante du processus de guérison et sont attendues cliniquement.
Pourquoi les rechutes sont normales et attendues
Le modèle de récupération est spiralé, non linéaire. Comme l’ont montré Prochaska & DiClemente (1983) dans leur modèle transthéorique du changement, les rechutes sont une étape normale du processus de changement comportemental.
Chaque nouvelle situation constitue un nouveau défi qui peut réactiver l’anxiété :
Transitions scolaires
Primaire → Collège → Lycée
Changements de classe
Nouveaux enseignants, camarades
Examens
Périodes de stress accru
Événements de vie
Conflits, deuils, changements
Une rechute n’est pas un retour à zéro
Les acquis thérapeutiques ne disparaissent pas lors d’une rechute. L’enfant conserve les compétences apprises, même si elles sont temporairement moins accessibles. Une rechute bien gérée renforce paradoxalement la résilience en prouvant à l’enfant qu’il sait désormais rebondir.
Transformer les rechutes en opportunités d’apprentissage
L’enjeu est de transformer chaque rechute en opportunité d’apprentissage. Cette approche, soutenue par les travaux de Neff & McGehee (2010) sur l’auto-compassion, permet de sortir du cercle vicieux de la culpabilité.
✅ Stratégies face aux rechutes
- → Identifier les signaux précurseurs pour intervenir précocement (troubles du sommeil, plaintes somatiques, évitements discrets)
- → Renforcer les stratégies d’adaptation (coping) : qu’est-ce qui a marché avant ? Nouvelles stratégies à tester ?
- → Développer l’auto-compassion vs autocritique : normaliser les difficultés, valoriser les efforts
- → Impliquer l’enfant dans l’analyse de la rechute (pour gagner en autonomie) : développer sa capacité d’auto-observation
Perspective développementale : chaque rechute surmontée renforce la résilience. L’enfant apprend qu’il peut traverser des moments difficiles et s’en sortir, ce qui constitue un apprentissage fondamental pour la vie.
💡 Message clé
« Une rechute bien gérée devient un apprentissage. Le chemin n’est jamais linéaire, et c’est normal. »
Recommandations pratiques
Comprendre les temporalités est une chose. Savoir comment accompagner concrètement au quotidien en est une autre. Voici des recommandations pratiques pour les parents et les professionnels.
👨👩👧 Pour les parents : ajuster les attentes temporelles
💡 Conseils essentiels
- → Accepter que ce soit un marathon, pas un sprint : la patience est un allié précieux et primordial
- → Pointer et valoriser les micro-progrès : « Il a accepté de parler de l’école », « Il est allé 1h en classe cette semaine »
- → Gérer sa propre anxiété parentale : votre stress augmente celui de votre enfant (contagion émotionnelle)
- → Maintenir l’équilibre familial : ne pas faire tourner toute la vie autour du RSA, préserver la fratrie
- → S’entourer de soutien : groupes de parents (associations), psychoéducation, réseau familial et amical
Comme le soulignent Kearney & Albano (2007) et Thambirajah et al. (2008), l’accompagnement parental est un facteur clé du pronostic. Patience, persévérance et bienveillance sont les maîtres-mots. Et surtout : ne pas comparer avec d’autres enfants.
👩🏫 Pour les professionnels : adapter l’accompagnement à chaque phase
La posture professionnelle doit éviter deux écueils : la pression au retour rapide et l’accommodation excessive. Voici les points essentiels :
🎯 Recommandations pour les équipes éducatives
- •Ne pas mettre la pression au retour rapide
Respecter le rythme thérapeutique et les préconisations du suivi
- •Proposer des aménagements évolutifs
Adaptés à la phase thérapeutique et réévalués régulièrement
- •Communiquer régulièrement avec les thérapeutes
Partage d’informations et cohérence des messages
- •Former les équipes à la compréhension du RSA
Déconstruire les préjugés (« paresse », « manipulation »), comprendre les mécanismes anxieux
- •Valoriser les efforts plutôt que les résultats
Maintenir le lien pendant les absences, créer un environnement sécurisant
✅ Signes de progression réelle (vs amélioration superficielle)
Ces indicateurs, contrairement à un simple retour à l’école « forcé », reflètent une récupération profonde et durable des mécanismes sous-jacents selon Heyne et al. (2011) :
Réduction de l’anxiété anticipatoire
Veille au soir plus sereine, réveil du matin moins difficile
Initiative de l’enfant
Situations affrontées spontanément, pas seulement par obéissance
Utilisation autonome des outils de régulation du stress
« Je sais quoi faire quand je stresse » – stratégies utilisées spontanément
Verbalisation émotionnelle
Capacité à nommer ses émotions et demander de l’aide de façon appropriée
Amélioration de l’estime de soi
« Je suis capable » – fierté des réussites, sentiment d’efficacité
Reprise des activités
Réinvestissement des activités extra-scolaires et des relations amicales
Questions fréquemment posées
Quelle est la durée moyenne pour guérir d’un refus scolaire anxieux ?
Le processus thérapeutique complet s’étend généralement sur 12 à 24 mois. Cette durée comprend trois phases : la stabilisation (1-6 mois), le travail thérapeutique actif (3-12 mois) et la consolidation (6-24 mois). Ces phases peuvent se chevaucher et leur durée varie selon l’ancienneté du trouble, les comorbidités éventuelles et les ressources disponibles.
Mon enfant refuse l’école depuis 6 mois, est-ce trop tard pour consulter ?
Non, il n’est jamais trop tard pour consulter, mais plus l’intervention est précoce, meilleur est le pronostic. Six mois de refus scolaire anxieux indiquent un trouble déjà installé qui nécessite un accompagnement professionnel structuré. Les études montrent que même les cas chroniques peuvent évoluer favorablement avec un traitement adapté.
Faut-il forcer un enfant anxieux à retourner à l’école ?
Non, forcer un retour sans préparation thérapeutique est contre-productif et peut aggraver le trouble. L’exposition doit être graduelle, encadrée par un professionnel, et respecter le rythme de l’enfant. La différence entre exposition thérapeutique (progressive, sécurisée) et exposition forcée (brutale, traumatisante) est déterminante.
Une déscolarisation temporaire est-elle bénéfique ou néfaste ?
Cela dépend du contexte. Une déscolarisation temporaire peut être nécessaire dans les cas de détresse aiguë ou pour « casser » un cycle de conditionnement négatif. Cependant, elle doit être limitée dans le temps, encadrée thérapeutiquement, et accompagnée d’activités structurantes. Une déscolarisation prolongée sans prise en charge risque de renforcer l’évitement.
Comment savoir si mon enfant progresse vraiment ?
Les vrais signes de progression ne se limitent pas au retour à l’école. Observez plutôt : la diminution de l’anxiété anticipatoire (veille au soir plus calme), les initiatives spontanées face aux situations anxiogènes, la capacité à verbaliser ses émotions, l’utilisation autonome des stratégies apprises, et la reprise d’activités sociales.
Les rechutes signifient-elles un échec du traitement ?
Absolument pas. Les rechutes font partie intégrante du processus de guérison et sont attendues cliniquement. Chaque transition (nouvelle classe, examens) peut réactiver temporairement l’anxiété. L’important est de détecter précocement les signaux précurseurs et d’appliquer les stratégies apprises. Une rechute bien gérée renforce paradoxalement la résilience.
Conclusion
Le refus scolaire anxieux est un trouble complexe dont la résolution nécessite du temps, de la patience et une approche séquentielle rigoureuse. Les attentes irréalistes de guérison rapide sont non seulement déconnectées de la réalité clinique, mais peuvent être contre-productives et aggraver le trouble.
Respecter les phases de récupération (stabilisation, fenêtre thérapeutique, consolidation) est la priorité. Chacune a ses objectifs et sa temporalité propre. Vouloir les court-circuiter, c’est risquer de compromettre l’ensemble du processus.
Le message d’espoir réaliste : avec un accompagnement adapté et prolongé, la grande majorité des jeunes parviennent à reprendre une scolarité satisfaisante. Mieux encore, ils développent des compétences de régulation de l’anxiété qui leur serviront toute leur vie. Ces compétences sont des acquis pour la vie.
« Le temps que vous donnez aujourd’hui à votre enfant pour guérir est un investissement pour toute sa vie. Précipiter le processus, c’est risquer de tout compromettre. Lui accorder la patience nécessaire, c’est lui offrir la chance d’une vraie libération. »
La conduite à tenir est simple : consultez précocement (ne pas attendre), entourez-vous de professionnels formés au RSA, et acceptez la temporalité nécessaire. Croyez en la capacité de votre enfant à surmonter cette épreuve. Le temps est votre allié, pas votre ennemi.
🦋 Dédicace
Cet article est dédié à tous les adolescents et adolescentes que j’accompagne dans leur parcours face au refus scolaire anxieux. Vous m’impressionnez à chaque fois par votre capacité à résister aussi longtemps sans que cela se voie de l’extérieur. Cette force invisible que vous déployez au quotidien pour tenir, pour continuer à essayer malgré la peur qui vous paralyse, mérite d’être reconnue et honorée.
Vous m’apprenez beaucoup sur le RSA, bien sûr, mais aussi sur la vie et sur moi-même. Vous me poussez dans mes retranchements en tant que thérapeute, vous m’obligez à affiner ma compréhension, à adapter mes approches, à questionner mes certitudes. Chacune de vos victoires, aussi petite soit-elle, me rappelle pourquoi j’ai choisi ce métier.
Merci pour votre confiance et votre courage.
📚 Références bibliographiques
Sources scientifiques citées dans cet article
Sources principales sur le RSA
Kearney, C. A., & Silverman, W. K. (1996). The evolution and reconciliation of taxonomic strategies for school refusal behavior. Clinical Psychology: Science and Practice, 3(4), 339-354. DOI: 10.1111/j.1468-2850.1996.tb00087.x
King, N. J., & Bernstein, G. A. (2001). School refusal in children and adolescents: A review of the past 10 years. Journal of the American Academy of Child & Adolescent Psychiatry, 40(2), 197-205. PubMed
Berg, I., & Jackson, A. (1985). Teenage school refusers grow up: A follow-up study of 168 subjects, ten years on average after in-patient treatment. British Journal of Psychiatry, 147, 366-370. PubMed
Kearney, C. A. (2008). School absenteeism and school refusal behavior in youth: A contemporary review. Clinical Psychology Review, 28(3), 451-471. ScienceDirect
Heyne, D., Sauter, F. M., et al. (2011). School refusal and anxiety in adolescence: Non-randomized trial of a developmentally sensitive cognitive behavioral therapy. Journal of Anxiety Disorders, 25(7), 870-878. PubMed
Fremont, W. P. (2003). School refusal in children and adolescents. American Family Physician, 68(8), 1555-1560. AAFP
Neurobiologie et stress
McEwen, B. S. (2007). Physiology and neurobiology of stress and adaptation: Central role of the brain. Physiological Reviews, 87(3), 873-904. PubMed
Porges, S. W. (2011). The Polyvagal Theory: Neurophysiological foundations of emotions, attachment, communication, and self-regulation. New York: Norton. ISBN: 978-0393707007
Van der Kolk, B. (2014). The Body Keeps the Score: Brain, mind, and body in the healing of trauma. New York: Penguin Books. ISBN: 978-0143127741
Bowlby, J. (1973). Attachment and Loss: Vol. 2. Separation: Anxiety and anger. New York: Basic Books. ISBN: 978-0465095605
Traitements et interventions
Harvard Health Publishing (2018). Intensive CBT: How fast can I get better? Harvard Health Blog. Harvard Health
Craske, M. G., et al. (2008). Optimizing inhibitory learning during exposure therapy. Behaviour Research and Therapy, 46(1), 5-27. PubMed
Siegel, D. J. (1999). The Developing Mind: How relationships and the brain interact to shape who we are. New York: Guilford Press. ISBN: 978-1572305885
Shapiro, F. (2018). Eye Movement Desensitization and Reprocessing (EMDR) Therapy (3rd ed.). New York: Guilford Press. ISBN: 978-1462532766
Young, J. E., Klosko, J. S., & Weishaar, M. E. (2003). Schema Therapy: A Practitioner’s Guide. New York: Guilford Press. ISBN: 978-1593853723
Facteurs de risque et déscolarisation
Ingul, J. M., et al. (2012). Risk factors for school absenteeism in adolescents: A prospective study. Social Psychiatry and Psychiatric Epidemiology, 47(4), 563-571. PubMed
Nuttall, C., & Woods, K. (2013). Effective intervention for school refusal behaviour. Educational Psychology in Practice, 29(4), 347-366. Taylor & Francis
Havik, T., Bru, E., & Ertesvåg, S. K. (2015). Assessing reasons for school non-attendance. Scandinavian Journal of Educational Research, 59(3), 316-336. Taylor & Francis
Guides pratiques
Kearney, C. A., & Albano, A. M. (2007). When Children Refuse School: A Cognitive-Behavioral Therapy Approach – Therapist Guide (2nd ed.). New York: Oxford University Press. ISBN: 978-0195308303
Kearney, C. A. (2016). Managing School Absenteeism at Multiple Tiers: An evidence-based and practical guide for professionals. New York: Oxford University Press. ISBN: 978-0190246679
Thambirajah, M. S., Grandison, K. J., & De-Hayes, L. (2008). Understanding School Refusal: A handbook for professionals in education, health and social care. London: Jessica Kingsley Publishers. ISBN: 978-1843106555
Prochaska, J. O., & DiClemente, C. C. (1983). Stages and processes of self-change of smoking: Toward an integrative model of change. Journal of Consulting and Clinical Psychology, 51(3), 390-395.
Neff, K. D., & McGehee, P. (2010). Self-compassion and psychological resilience among adolescents and young adults. Self and Identity, 9(3), 225-240. Taylor & Francis
Besoin d’un accompagnement spécialisé ?
Eudonia propose des outils numériques conçus pour les professionnels de la santé mentale qui accompagnent les jeunes en difficulté. Découvrez comment nos solutions peuvent enrichir votre pratique.